L’œdème osseux du genou représente une pathologie inflammatoire survenant à l’intérieur de l’os, au niveau de la moelle osseuse. Cette affection se caractérise par une accumulation de liquide inflammatoire dans la structure osseuse, généralement déclenchée par une sollicitation excessive ou des contraintes mécaniques anormales. Contrairement à ce que l’on pourrait penser, cette inflammation interne ne se détecte pas facilement, car les radiographies standard restent souvent normales. Seule l’imagerie par résonance magnétique permet de visualiser précisément cette infiltration liquidienne au sein de l’os. Les zones les plus fréquemment touchées incluent le plateau tibial interne et externe, ainsi que les condyles fémoraux. Ces régions subissent des forces considérables lors des activités quotidiennes et sportives, les rendant particulièrement vulnérables. La douleur constitue le symptôme principal, souvent décrite comme profonde et lancinante, s’aggravant progressivement à l’effort avant de persister même au repos dans les cas avancés.
À retenir
Points essentielsPrécisions🦴 Inflammation interne de l’osAccumulation de liquide inflammatoire dans la moelle osseuse du genou🔍 Diagnostic par IRMSeule l’imagerie par résonance magnétique permet de visualiser l’œdème osseux⚡ Causes multiplesTraumatismes, microtraumatismes répétés, surcharge pondérale ou lésions méniscales🛑 Repos indispensableArrêt complet des activités sollicitant le genou pendant plusieurs semaines💪 Kinésithérapie essentielleRenforcer la musculature et restaurer progressivement la fonction articulaire⏱️ Guérison en 3 à 6 moisDélai moyen de récupération nécessitant patience et respect des recommandations
Sommaire
Quelles sont les causes principales de cette inflammation osseuse ?
L’origine traumatique demeure la cause la plus fréquente d’œdème osseux au genou. Un choc direct, une entorse sévère ou une chute peuvent déclencher ce processus inflammatoire au sein de la moelle osseuse. Par contre, les microtraumatismes répétés représentent également une source majeure, particulièrement chez les sportifs pratiquant la course à pied. Ces impacts successifs génèrent une surcharge progressive qui finit par dépasser les capacités de régénération naturelle de l’os.
La surcharge pondérale constitue un facteur aggravant non négligeable. Les personnes en surpoids exercent une pression excessive sur leurs articulations porteuses, notamment le genou, favorisant l’apparition de cette inflammation. De même, certaines pathologies osseuses préexistantes comme l’ostéoporose fragilisent la structure osseuse et augmentent le risque de développer un œdème médullaire.
Les lésions méniscales et ligamentaires jouent également un rôle déterminant. Une méniscopathie sévère avec extrusion méniscale, ou les antécédents de méniscectomie, créent une hyperpression anormale sur les surfaces articulaires. Cette répartition inégale des contraintes peut engendrer un œdème osseux réactionnel. La rupture du ligament croisé antérieur non réparée représente un cas particulier : l’instabilité résultante du genou modifie la biomécanique articulaire et favorise l’apparition d’arthrose, terrain propice au développement d’œdème osseux.
| Type de cause | Mécanisme | Population à risque |
|---|---|---|
| Traumatisme direct | Choc, entorse, chute | Sportifs, accidentés |
| Microtraumatismes répétés | Impacts successifs | Coureurs, marcheurs intensifs |
| Surcharge mécanique | Pression excessive | Personnes en surpoids |
| Lésions associées | Ménisque, ligaments | Sportifs, personnes opérées |
Dans certains contextes, l’œdème osseux peut s’associer à une arthrose évoluée, notamment lorsque la dégradation cartilagineuse devient importante. Cette coexistence complique le pronostic et nécessite une prise en charge spécifique adaptée.
Comment établir le diagnostic avec précision ?
L’examen clinique initial permet d’identifier les symptômes caractéristiques : douleur profonde localisée, gonflement témoignant de l’inflammation, instabilité du genou et gêne fonctionnelle notable. Le patient décrit généralement une sensation de membre douloureux au moindre appui, rendant la marche pénible ainsi que la montée et descente des escaliers. Toutefois, ces signes cliniques ne suffisent pas à confirmer le diagnostic.
L’imagerie par résonance magnétique constitue l’examen de référence incontournable. Les séquences IRM révèlent un hyposignal en T1 et un hypersignal en DP Fat Sat, aux contours généralement mal définis, s’étendant jusqu’à la région sous-chondrale. Cette technique d’imagerie permet de visualiser précisément l’accumulation liquidienne dans la moelle osseuse, invisible sur les clichés radiographiques standards. Dans les formes compliquées, une fine strie fissuraire en zone portante peut apparaître, en hyposignal sur toutes les séquences, parfois accompagnée d’un discret collapsus sous-chondral.
La scintigraphie osseuse peut compléter le bilan diagnostique dans certaines situations complexes. Cet examen fonctionnel identifie les zones d’activité osseuse anormale et confirme la localisation précise de la lésion. L’évaluation doit également rechercher les pathologies associées : méniscopathie interne, chondropathie fémoro-tibiale, épanchement articulaire ou kyste poplité. Un diagnostic différentiel rigoureux s’impose pour écarter d’autres affections comme les fractures par insuffisance, l’ostéonécrose ischémique ou le syndrome douloureux régional complexe.
Quels traitements permettent une guérison optimale ?
Le repos constitue le pilier fondamental du traitement de l’œdème osseux. Cette mise au repos peut nécessiter plusieurs semaines, voire plusieurs mois selon l’étendue de l’atteinte. La réduction drastique voire l’arrêt complet des activités sollicitant le genou s’avère indispensable pour permettre la régénération osseuse. Dans certains cas, les médecins prescrivent des béquilles avec interdiction quasi totale d’appui pour soulager maximalement l’articulation touchée.
La kinésithérapie et la rééducation jouent un rôle central dans le processus de guérison. Des exercices adaptés permettent de :
- Renforcer progressivement la musculature périarticulaire
- Améliorer la circulation sanguine locale favorisant la résorption
- Prévenir l’atrophie musculaire liée à l’immobilisation
- Restaurer graduellement la fonction articulaire
- Préparer le retour aux activités habituelles
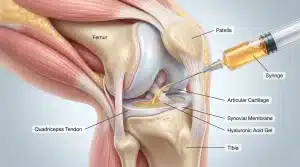
Les traitements complémentaires incluent la cryothérapie avec application de compresses froides pendant quinze à vingt minutes plusieurs fois quotidiennement, réduisant inflammation et douleur. Les anti-inflammatoires non stéroïdiens apportent un soulagement symptomatique, bien qu’ils ne traitent pas la cause sous-jacente. Dans les formes résistantes, des infiltrations d’acide hyaluronique ou de corticoïdes peuvent être envisagées pour contrôler l’inflammation locale.
Les solutions orthopédiques sur mesure représentent une approche préventive et thérapeutique efficace. Les podo-orthésistes conçoivent des semelles et chaussures orthopédiques personnalisées permettant de décharger la zone douloureuse et favoriser la cicatrisation. Ces dispositifs adaptent la posture, soulagent les appuis et protègent la région atteinte, réduisant significativement le risque de récidive. Dans certains cas complexes, des techniques innovantes comme la radiofréquence ou la thérapie par champ magnétique peuvent accélérer la résorption de l’œdème. La chirurgie reste exceptionnelle, réservée aux complications comme l’ostéotomie en cas d’évolution vers l’arthropathie mécanique.
Quelle durée prévoir avant la récupération complète ?
Le temps de guérison varie considérablement selon l’étendue de l’œdème et la réactivité individuelle aux traitements. Pour les atteintes légères du plateau tibial, la récupération peut s’effectuer en deux semaines environ. Les formes bénignes nécessitent généralement quatre à douze semaines avec un traitement adapté associant repos, kinésithérapie et parfois infiltrations.
Les œdèmes plus importants requièrent une patience bien supérieure. En règle générale, la résorption complète sans autre intervention que le repos demande minimum deux à trois mois, pouvant s’étendre jusqu’à six mois pour les atteintes étendues. La moyenne se situe entre trois et six mois avant un retour progressif aux activités physiques habituelles.
Un contrôle IRM plusieurs mois après le diagnostic initial permet de vérifier l’évolution et d’adapter la stratégie thérapeutique. Dans certains cas, l’œdème médullaire peut migrer d’une zone à une autre, phénomène appelé ostéoporose migratoire régionale. Cette migration constitue une caractéristique spécifique nécessitant une surveillance prolongée. Le respect scrupuleux des recommandations médicales demeure primordial pour éviter toute rechute. Les sportifs ne devraient jamais reprendre la compétition avant d’avoir retrouvé au moins cent pour cent de leurs capacités fonctionnelles, sous peine de complications graves comme la fracture de fatigue.