Près de 20 % des personnes de plus de 60 ans souffrent d’une rupture transfixiante de la coiffe des rotateurs sans même le savoir. Ce chiffre impressionne, et pourtant cette pathologie reste souvent mal comprise, parfois sous-estimée, parfois mal prise en charge. Voici ce qu’il faut vraiment savoir.
À retenir
| Idées principales | Détails essentiels |
|---|---|
| 📊 Prévalence méconnue | 20 % des plus de 60 ans ont une rupture sans symptômes apparents. |
| 🔬 Définition de la rupture transfixiante | Déchirure complète et définitive du tendon qui ne cicatrisera jamais spontanément. |
| ⚠️ Progression inévitable | La lésion s’agrandit de quelques millimètres par an sans intervention. |
| 💪 Tendon le plus exposé | Le supra-épineux subit un frottement chronique causant son usure progressive. |
| 🎯 Facteurs de risque augmentés | Âge, sports intensifs, professions en hauteur, diabète et tabac. |
| 🔴 Signes aigus d’alerte | Douleur brutale et faiblesse musculaire invalidante nécessitant consultation rapide. |
| 🩻 Diagnostic par imagerie | L’IRM reste l’examen de référence pour préciser l’étendue et l’atrophie. |
| ⏰ Délai chirurgical critique | Intervenir dans les 6 mois maximum évite une lésion irréparable. |
| 🏥 Technique opératoire | Arthroscopie avec ancres résorbables et immobilisation 4 semaines. |
| 🥗 Nutrition post-opératoire | Privilégier oméga-3 et aliments anti-inflammatoires pour cicatrisation optimale. |
| 📅 Récupération complète | Compter 4 à 6 mois avant reprendre sports intensifs régulièrement. |
Sommaire
- 1 Rupture transfixiante de la coiffe des rotateurs : ce que signifie vraiment ce terme
- 2 Symptômes et diagnostic : comment identifier une déchirure totale du tendon de l’épaule
- 3 Traitement conservateur ou chirurgie : quelle stratégie adopter selon le profil du patient
- 4 Alimentation et récupération : un levier sous-estimé après une rupture tendineuse de l’épaule
Rupture transfixiante de la coiffe des rotateurs : ce que signifie vraiment ce terme
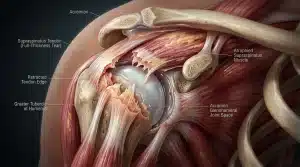
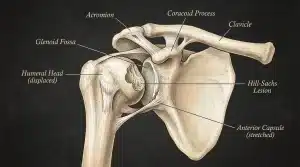
La coiffe des rotateurs regroupe quatre tendons qui stabilisent l’épaule et lui permettent tous ses mouvements : le supra-épineux, l’infra-épineux, le subscapulaire et le petit rond. Ces tendons relient les muscles de l’omoplate à l’humérus. Quand on parle de rupture transfixiante, on désigne une déchirure complète, de part en part du tendon — contrairement à une rupture partielle qui ne traverse pas toute l’épaisseur du tissu.
La distinction est fondamentale. Une rupture partielle peut se gérer différemment, sous surveillance. Une rupture transfixiante, elle, ne cicatrisera jamais spontanément. C’est une réalité biologique : le tendon sectionné en totalité ne se répare pas seul, quelle que soit la durée d’attente. Pire, la lésion s’agrandit progressivement — de quelques millimètres par an — entraînant une atrophie musculaire et, à terme, une lésion irréparable.
Le tendon le plus souvent touché est le supra-épineux, situé à la partie supérieure de l’épaule. Sa position anatomique l’expose particulièrement au conflit sous-acromial, ce frottement chronique contre l’acromion qui finit par éroder le tendon jusqu’à sa rupture complète. Ce mécanisme d’usure explique pourquoi la majorité des ruptures transfixiantes surviennent après 50 ans.
Les causes sont soit traumatiques — une chute, un accident, un mouvement brusque —, soit chroniques par dégénérescence progressive. Les sportifs pratiquant le tennis ou la natation, ainsi que les professions exposant les bras en hauteur (peintres, carreleurs), présentent un risque accru. Le vieillissement rend les tendons moins élastiques, et certains facteurs comme le diabète ou le tabac fragilisent encore davantage les tissus.
Symptômes et diagnostic : comment identifier une déchirure totale du tendon de l’épaule
Une rupture transfixiante aiguë se signale par une douleur brutale et invalidante sur la face externe de l’épaule, irradiant vers le bras. La faiblesse musculaire est souvent frappante : certains patients ne peuvent tout simplement plus lever le bras. D’autres décrivent des craquements, une perte d’amplitude ou une incapacité à tourner le membre. Ces signes-là exigent une consultation rapide — chaque semaine compte.
Les formes chroniques sont plus sournoises. L’évolution reste progressive et insidieuse, quelquefois peu douloureuse au début. Le patient compense inconsciemment, jusqu’au moment où la gêne fonctionnelle devient impossible à ignorer. C’est souvent à ce stade que le diagnostic arrive, malheureusement trop tard pour certains.
Pour confirmer la rupture, le médecin commence par un examen clinique avec des tests spécifiques :
- Test de Jobe : évalue la force du supra-épineux en résistance
- Test de Neer : recherche un conflit sous-acromial
- Test de Hawkins : teste l’impingement en rotation interne
L’imagerie complète le tableau. L’échographie est abordable et fiable pour objectiver la rupture. L’IRM reste l’examen de référence : elle précise l’étendue de la lésion, évalue la qualité musculaire (atrophie, infiltration graisseuse) et détecte d’éventuelles lésions associées comme une fissure tendineuse sur d’autres structures articulaires. Les radiographies, elles, évaluent l’espace sous-acromial et recherchent un bec osseux ou des signes d’arthrose.
Traitement conservateur ou chirurgie : quelle stratégie adopter selon le profil du patient
Franchement, la décision thérapeutique n’est pas simple — elle dépend de l’âge, de la taille de la rupture et des attentes fonctionnelles du patient. Voici comment s’organise la réflexion clinique :
| Profil | Approche recommandée | Délai d’évaluation |
|---|---|---|
| Patient jeune et actif, rupture totale | Chirurgie en première intention | Rapidement, max 6 mois |
| Patient de plus de 70 ans, faible demande fonctionnelle | Traitement médical non invasif | Réévaluation à 6 mois |
| Rupture partielle inférieure à 50 % de l’épaisseur | Kinésithérapie et surveillance | IRM tous les 6 mois |
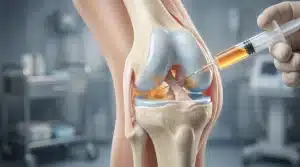
Le traitement conservateur associe antalgiques, anti-inflammatoires et infiltrations de corticoïdes dans l’espace sous-acromial. La kinésithérapie renforce les rotateurs externes restants, corrige les déséquilibres posturaux et adapte les gestes quotidiens. Pour les déchirures musculaires traitées sans chirurgie, une rééducation bien conduite suffit souvent à retrouver une fonction satisfaisante.
La chirurgie, quasi systématiquement réalisée sous arthroscopie, s’impose dès que la rupture est complète chez un sujet actif, ou après échec médical. L’intervention consiste à passer des fils à travers les tendons rompus et à les fixer sur l’os avec des ancres résorbables, via de petites incisions d’environ 1 cm. Une acromioplastie et une ténotomie du biceps peuvent être réalisées en même temps. Différer de 3 à 4 mois pour raisons personnelles reste acceptable, mais au-delà de 6 mois, le risque de rendre la lésion irréparable augmente réellement.
Après l’opération, l’épaule reste immobilisée dans une écharpe pendant 4 semaines. La rééducation suit un protocole en quatre phases : cicatrisation initiale (semaines 0–6), mobilisation progressive (semaines 7–12), renforcement musculaire (semaines 13–18), reprise sportive (semaines 19–24). Comptez 4 à 6 mois au total avant de retrouver une épaule pleinement fonctionnelle. Les sports intensifs comme la natation ou le tennis se reprennent généralement après ce délai.
Alimentation et récupération : un levier sous-estimé après une rupture tendineuse de l’épaule
La nutrition influence directement la cicatrisation tendineuse — c’est un point que beaucoup négligent. Les tendons sont des tissus vivants métaboliquement actifs qui ont besoin d’apports ciblés pour se régénérer correctement.
Privilégiez les acides gras oméga-3 (huiles de colza, de noix, poissons gras, graines de lin) qui freinent l’inflammation, au détriment des huiles de tournesol ou de maïs riches en précurseurs pro-inflammatoires. Les légumes, fruits frais et légumineuses apportent vitamines A, C, zinc, magnésium et lycopène — autant d’agents anti-oxydants qui limitent les phénomènes inflammatoires et la destruction tissulaire. Les céréales complètes ou semi-complètes, à index glycémique plus bas, participent également aux défenses anti-inflammatoires. Consommez 2 produits laitiers par jour (maximum 3) et choisissez des eaux riches en calcium et magnésium.
Une rééducation mal conduite, combinée à une alimentation déséquilibrée, peut compromettre la nutrition des tendons en détruisant les petits canaux de la gaine synoviale. Ce n’est pas anecdotique : c’est souvent là que se jouent les différences de récupération entre deux patients au profil similaire.