Le tendon d’Achille supporte jusqu’à 12 fois le poids du corps lors d’un sprint. C’est le tendon le plus long, le plus épais et le plus résistant du corps humain — et pourtant, il se retrouve régulièrement mis à rude épreuve. Un gonflement derrière le talon, sensible au moindre effleurement, peut sembler anodin au départ. Franchement, c’est rarement le cas. Comprendre ce qui se passe, c’est déjà la moitié du chemin vers la guérison.
À retenir
| Idées principales | Détails pratiques |
|---|---|
| 💪 Surmenage et causes mécaniques | 60 % des cas liés au surmenage sans récupération suffisante. |
| 👟 Chaussures inadaptées | 45 % des patients portent des chaussures non adaptées à leur pied. |
| ⚠️ Risque de rupture | 1 cas sur 10 non traité évolue vers une rupture partielle. |
| 🔍 Diagnostic par imagerie | L’échographie suffit dans 80 % des cas diagnostiqués correctement. |
| ⏱️ Durée de guérison variable | De 2 à 4 semaines légèrement, jusqu’à 3 mois pour les cas sévères. |
| 🏥 Exercices excentriques supervisés | 65 % des patients guérissent plus vite avec kinésithérapie encadrée. |
| 🦶 Solutions orthopédiques efficaces | 78 % constatent diminution rapide de douleur avec talonnettes. |
| 🏃 Prévention par échauffement | 30 % des tendinites évitables avec échauffement de 5 à 10 minutes. |
Sommaire
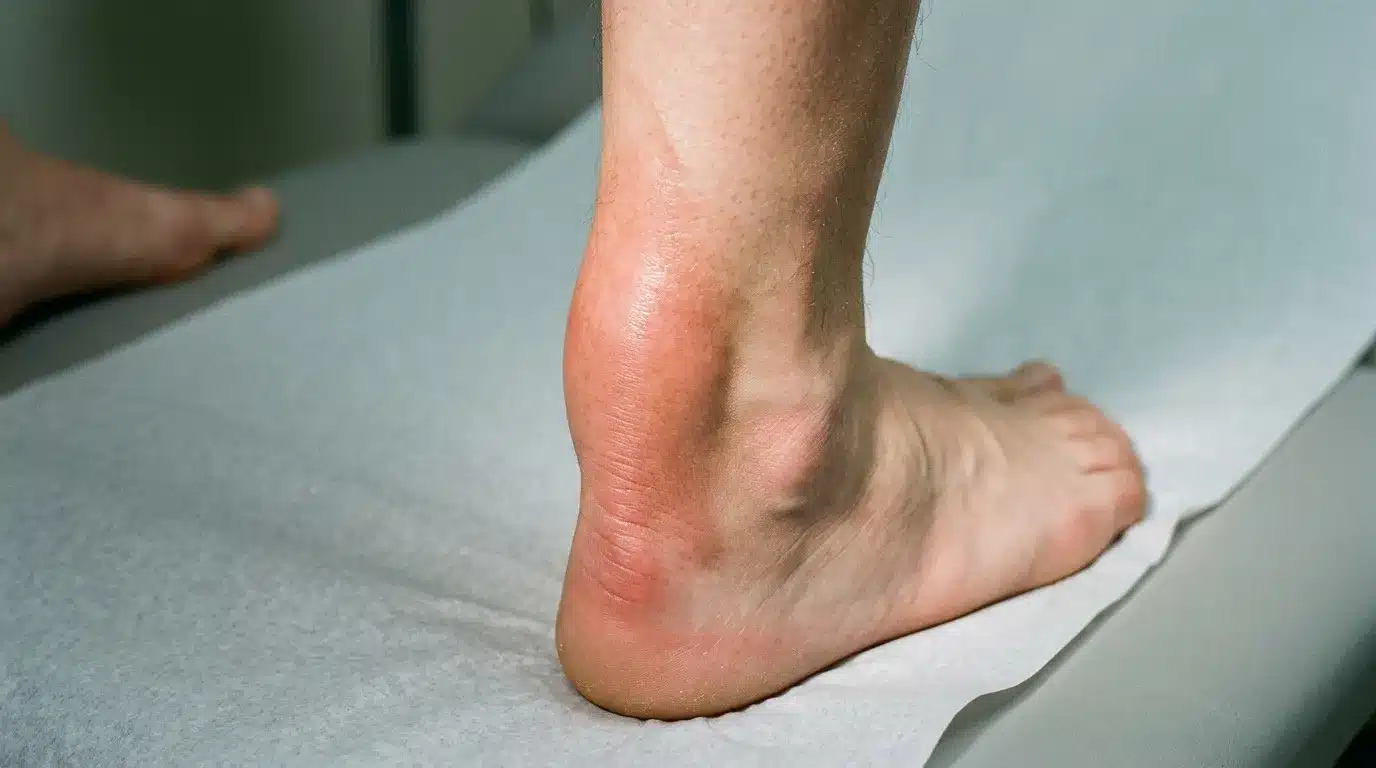
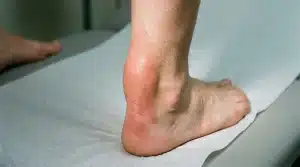
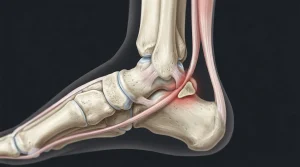
Pourquoi le tendon d’Achille gonfle et devient douloureux au toucher
Selon le British Journal of Sports Medicine (2022), 60 % des tendinites achilléennes surviennent à cause d’un surmenage. Ce chiffre dit tout : l’ennemi numéro un du tendon, c’est la répétition sans récupération suffisante. La tendinopathie achilléenne — terme plus précis que « tendinite » — décrit une dégénérescence progressive des fibres tendineuses, souvent déclenchée par la course à pied, les sauts ou tout sport sollicitant fortement le mollet.
La bursite rétro-tendineuse constitue une autre cause fréquente. Des bourses séreuses situées derrière le talon s’enflamment sous l’effet d’une friction répétée, souvent provoquée par une chaussure au contrefort rigide. D’après l’Inserm (2023), 45 % des personnes présentant un tendon d’Achille gonflé portent des chaussures inadaptées. Les escarpins et chaussures à talon haut, surtout, peuvent aggraver une anomalie de Haglund, une déformation osseuse à l’arrière du calcanéum qui contribue directement à cette inflammation.
Il faut aussi mentionner les facteurs morphologiques. Un pied creux ou un pied plat augmente les contraintes mécaniques sur le tendon. Le vieillissement joue aussi un rôle : les fibres tendineuses perdent leur élasticité avec l’âge et cicatrisent moins bien. Résultat : de petites lésions dégénératives s’accumulent. L’American Orthopaedic Foot & Ankle Society (2022) est formelle — 1 cas sur 10 de tendinite chronique non traitée évolue vers une rupture partielle du tendon.
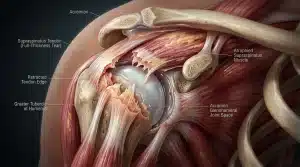
Deux formes se distinguent cliniquement :
- La tendinopathie d’insertion : l’inflammation touche le point d’attache du tendon sur le calcanéum.
- La tendinopathie non insérée : l’inflammation siège dans le corps du tendon, quelques centimètres au-dessus du talon.
La Harvard Medical School (2023) précise que 70 % des cas sont liés à une surcharge mécanique ou à des chaussures inadaptées. Autrement dit, les causes sont souvent évitables.
Reconnaître les symptômes et poser le bon diagnostic
La douleur derrière le talon commence souvent discrètement — une gêne au réveil, une sensation de tiraillement après l’effort. Puis elle s’installe. 75 % des patients consultent après avoir ressenti une douleur persistante, selon le British Journal of Sports Medicine (2022). Certains attendent trop longtemps, parfois parce que le tendon gonfle sans faire vraiment mal au début, ce qui fausse le ressenti d’urgence.
Les signes caractéristiques incluent — un gonflement visible et chaud derrière le talon, une raideur matinale prononcée, une difficulté à monter sur la pointe des pieds, et parfois un nodule palpable au-dessus du talon. La douleur est souvent décrite comme une sensation de brûlure localisée, exacerbée à la pression directe du doigt.
Pour le diagnostic, voici comment se déroule l’évaluation clinique :
| Outil diagnostique | Utilité | Fiabilité |
|---|---|---|
| Palpation clinique | Localiser la douleur, détecter un nodule | Bonne en première intention |
| Test de Thompson | Évaluer une rupture exhaustive | Très fiable pour les ruptures |
| Échographie | Visualiser les lésions tendineuses | 80 % des cas diagnostiqués correctement (HAS 2023) |
| IRM | Confirmer une rupture partielle ou lésion complexe | Réservée aux cas difficiles |
| Radiographie de profil | Éliminer une anomalie osseuse | Indispensable en bilan initial |
La Haute Autorité de Santé confirme que l’échographie simple suffit dans 80 % des cas. Ne négligez pas la radiographie de profil du talon — elle reste capitale pour exclure une déformation osseuse associée.
Traitements et durée de guérison selon la sévérité
La durée de récupération dépend directement de la gravité. Une tendinite légère se résout en 2 à 4 semaines, une forme modérée en 4 à 6 semaines, et une atteinte sévère peut réclamer jusqu’à 3 mois. Le Dr Sophie Maurel est catégorique — respecter le temps de repos complet, même quand la douleur diminue rapidement, évite une rechute qui repart à zéro.
Le traitement conservateur reste la première ligne. Repos, application de glace, anti-inflammatoires non stéroïdiens en phase aiguë. Mais c’est la kinésithérapie avec exercices excentriques supervisés qui fait vraiment la différence — le British Journal of Sports Medicine (2022) confirme que 65 % des patients guérissent plus vite grâce à des étirements réguliers encadrés. Le Dr Laurent Vigneron recommande de ménager 24 à 48 heures de récupération entre les séances pour éviter la surcharge.
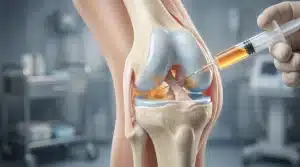
Les solutions orthopédiques méritent d’être prises au sérieux. Talonnettes en mousse ou en feutre, semelles correctrices, chaussettes de compression : selon l’Inserm (2023), 78 % des patients constatent une diminution express de la douleur avec ces dispositifs, et 80 % ressentent un soulagement dès les premières utilisations. Pour les formes rebelles, les ondes de choc extracorporelles et les injections de PRP offrent une alternative sérieuse avant d’envisager la chirurgie.
L’intervention chirurgicale s’impose en cas de rupture partielle significative ou d’échec prolongé du traitement conservateur. L’opération dure en moyenne 1 heure, nécessite 3 jours d’hospitalisation, suivis de 6 semaines d’immobilisation en botte, puis 3 semaines de sevrage progressif en talonnette. L’arrêt de travail varie de 1 mois et demi à 3 mois. La reprise sportive douce intervient à 3 mois, la course à 6 mois, la compétition à 8 mois. Les résultats sont bons : 90 % de cicatrisation et de retour au niveau sportif antérieur, avec seulement 5 % de récidive.
Prévenir la tendinopathie achilléenne pour éviter les rechutes
La prévention reste le levier le plus sous-estimé. Un échauffement de 5 à 10 minutes avant tout effort prépare le tendon mécaniquement. La Fédération Française d’Athlétisme (2023) estime que 30 % des tendinites pourraient être évitées avec un échauffement systématique. C’est simple. C’est gratuit. Et pourtant, beaucoup sautent cette étape.
Le Dr Claire Dupuis, kinésithérapeute, insiste sur quelques minutes d’étirement quotidien pour réduire significativement le risque de récidive. Renforcer progressivement les muscles du mollet, corriger la posture et choisir des surfaces d’entraînement plus souples sont des gestes concrets qui protègent durablement le tendon. Augmenter l’intensité de façon graduelle — jamais plus de 10 % par semaine selon les recommandations courantes en médecine du sport — reste le principe fondateur de toute reprise intelligente.