Le syndrome de l’os trigone reste aujourd’hui une pathologie trop souvent ignorée, malgré les douleurs importantes qu’elle peut engendrer. Footballeurs, danseurs de ballet, gymnastes : nombreux sont les sportifs qui consultent pour une douleur chronique de la cheville postérieure sans jamais recevoir ce diagnostic précis. Pourtant, mieux comprendre cet os accessoire et ses conséquences permet d’agir plus vite et plus efficacement.
À retenir
| Idée principale | Détail |
|---|---|
| 🦴 Anatomie et origine de l’os trigone | Petit os accessoire présent chez 7 à 15 % de la population, issu d’une non-fusion du talus |
| ⚽ Sportifs particulièrement exposés au syndrome | Cibler footballeurs, danseurs classiques et gymnastes pratiquant des flexions plantaires répétées |
| 🩻 Symptômes et diagnostic à connaître | Douleur postérieure de cheville confirmée par IRM, infiltration anesthésique ou radiographie |
| 💊 Traitement conservateur en première intention | Combiner repos, AINS, immobilisation et rééducation sur une durée moyenne de 9 mois |
| 🔪 Chirurgie en cas d’échec du traitement médical | Résection de l’osselet par voie ouverte ou arthroscopie selon les lésions associées |
| 🏃 Retour au sport après intervention chirurgicale | Reprendre une activité sportive dès le troisième mois, avec disparition complète des symptômes à 6 mois |
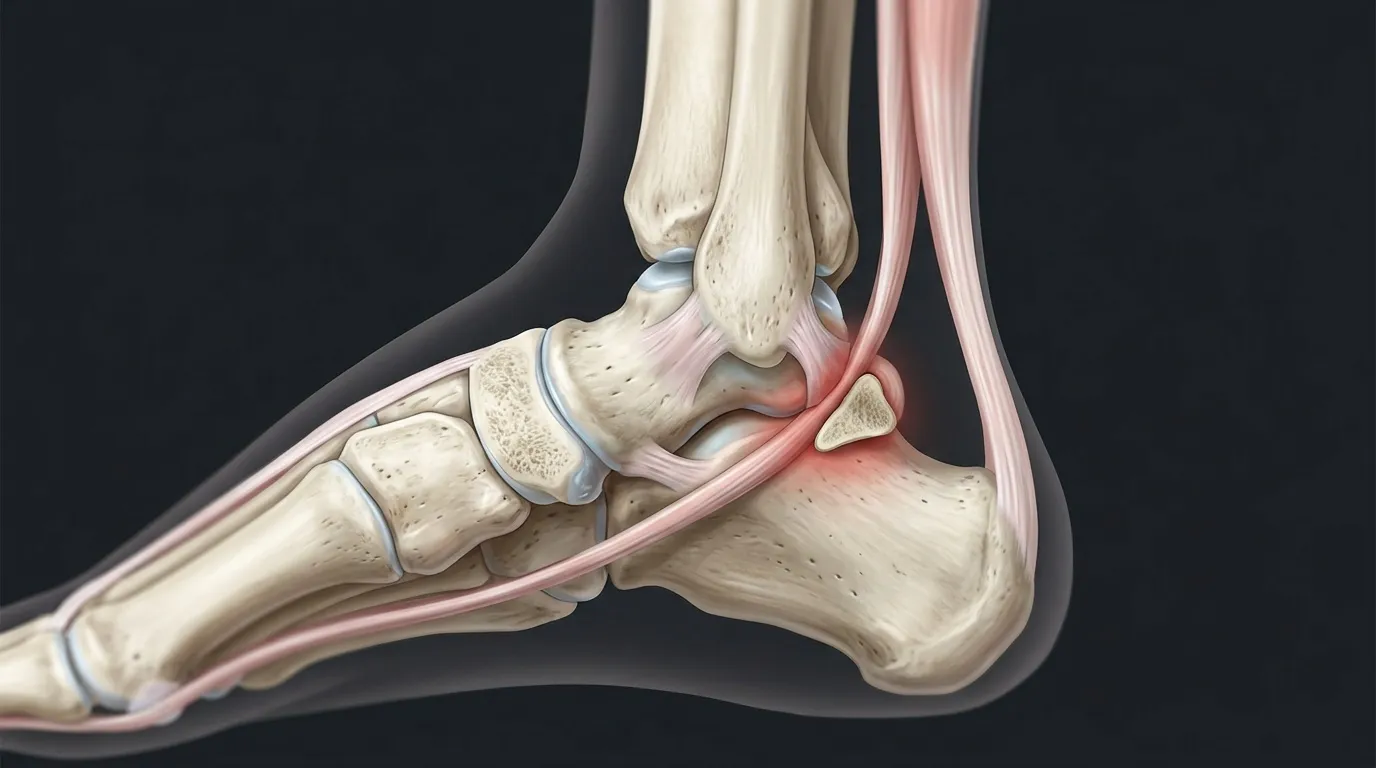
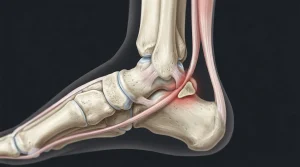
L’os trigone de la cheville : anatomie et origines
L’os trigone est un petit os accessoire surnuméraire, logé à la partie postérieure du talus, dans ce qu’on appelle le carrefour postérieur de la cheville. Sa présence concerne entre 7 et 15 % de la population générale. Il est plus souvent unilatéral que bilatéral et présente une légère prédominance masculine. Sa découverte survient généralement en fin d’adolescence.
Sur le plan embryologique, cet osselet résulte de la non-fusion du point d’ossification secondaire du versant postérieur du talus. Ce noyau apparaît entre 7 et 13 ans et fusionne normalement dans l’année qui suit. Deux grandes théories s’affrontent pour expliquer sa persistance. Steida et Turner évoquent une absence de fusion congénitale, tandis que Shepherd et Moullin suggèrent une fracture par microtraumatismes répétés ne se consolidant pas.
Morphologiquement, l’os trigone présente le plus souvent trois faces distinctes : inférieure, postérieure et antérieure en croissant. Il peut aussi être arrondi ou ovaloïde, avec une taille maximale d’environ 10 mm. Il est maintenu en place par le ligament talo-fibulaire, entre le talus et le péroné. Sa simple présence ne provoque pas nécessairement de symptômes : c’est le conflit mécanique qu’il génère qui devient problématique.
D’autres structures anatomiques peuvent également contribuer au conflit postérieur de cheville : un processus long postéro-latéral du talus, appelé processus de Stieda, une anomalie du tendon du long fléchisseur de l’hallux, ou encore la présence d’un muscle soléaire accessoire, observé chez environ 10 % de la population générale.
Causes, symptômes et diagnostic du conflit postérieur de cheville
Le syndrome du carrefour postérieur, ou posterior ankle impingement dans la littérature anglo-saxonne, survient lorsque l’os trigone bloque la flexion plantaire complète. La compression se produit entre la malléole tibiale postérieure et le bord postérieur du calcanéus. Ce mécanisme touche en priorité les pratiquants de sports impliquant des flexions plantaires répétées : footballeurs, danseurs classiques, basketteurs, gymnastes.
Une flexion brutale peut provoquer une fracture de l’apophyse trigone, connue sous le nom de fracture de Shepherd. Ces fractures restent rares — seulement 12 cas rapportés dans la littérature depuis 1927 — et sont souvent confondues avec une entorse de cheville ou une fracture du 5ème métatarse, deux pathologies aux présentations cliniques parfois similaires.
Les signes cliniques caractéristiques du syndrome incluent :
- Une douleur postérieure ou postéro-externe de la cheville, accentuée en flexion plantaire
- Un gonflement de l’arrière de la cheville avec signes inflammatoires locaux
- Une sensibilité marquée à la palpation de la région rétromalléolaire externe
- Une asymétrie de la flexion plantaire entre les deux côtés
- Une boiterie, une gêne fonctionnelle, voire une instabilité perçue
La douleur est reproductible lors de la palpation simultanée à une hyperflexion plantaire. Certains patients, notamment les danseurs de ballet, présentent aussi une diminution de la flexion dorsale du gros orteil, traduisant une ténosynovite associée du long fléchisseur de l’hallux.
Le bilan radiologique standard constitue le premier examen. Une radiographie normale n’exclut pourtant pas le diagnostic. L’IRM reste l’examen clé, révélant un os trigone irrégulier, une synchondrose élargie, un œdème médullaire, un épanchement tibio-talien postérieur ou une ténosynovite associée. La TDM met en évidence fractures et pseudarthroses. L’infiltration diagnostique par anesthésiques locaux, sous amplificateur de brillance, confirme le diagnostic lorsqu’elle supprime totalement la douleur.
Traitements de l’os trigone : du conservateur à la chirurgie
Le traitement débute toujours par une prise en charge médicale. La durée moyenne de ce traitement conservateur s’élève à 9 mois selon les données disponibles. Il repose sur plusieurs piliers combinés selon la sévérité des symptômes.
| Traitement | Modalités |
|---|---|
| Médicaments | Antalgiques et AINS |
| Immobilisation | Plâtre 15 jours à 6 semaines |
| Infiltrations | Corticoïdes, max. 3 injections espacées d’une semaine |
| Rééducation | Étirements, proprioception, orthèses plantaires |
| Repos sportif | Durée adaptée à la symptomatologie |
En cas d’échec du traitement conservateur bien conduit, la résection chirurgicale de l’os trigone s’impose. Un délai supérieur à deux ans entre le début des symptômes et l’acte chirurgical constitue le seul facteur influençant négativement le résultat fonctionnel, selon les travaux d’Abramowitz et al.
Deux voies sont possibles. L’abord postéro-latéral est recommandé pour la chirurgie ouverte, offrant une meilleure exposition de la face postérieure de la cheville. Il expose néanmoins au risque de névromes ou de dysesthésies du nerf saphène externe. En présence d’une ténosynovite du long fléchisseur de l’hallux associée, la voie postéro-médiale permet à la fois la résection de l’osselet et la décompression de la gaine tendineuse.
L’arthroscopie offre une récupération plus rapide et un retour au sport accéléré, avec des résultats finaux comparables à la chirurgie conventionnelle. Dans une série de dix sportifs opérés, âgés de 21 à 32 ans, tous reprenaient le sport au troisième mois postopératoire. Le score fonctionnel AOFAS progressait de 15 à 20 points, et aucun patient ne se déclarait mécontent. Un seul cas de dysesthésies du nerf sural, résolutif en deux mois, a été rapporté. La disparition complète des symptômes survient entre 3 et 6 mois après l’intervention.