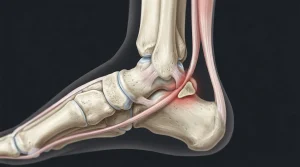
La maladie de Haglund désigne une déformation osseuse du talon, caractérisée par une proéminence anormale à l’arrière du calcanéum. Cette pathologie touche principalement les personnes âgées de 20 à 30 ans et présente souvent un caractère bilatéral. Comprendre son évolution permet d’agir au bon moment et d’éviter des complications parfois sévères.
À retenir
| Idées principales | Détails essentiels |
|---|---|
| 🦴 Nature et profil de la maladie de Haglund | Déformation osseuse du talon touchant surtout les 20-30 ans, souvent bilatérale |
| 📈 Progression des symptômes | Passer d’une proéminence douloureuse à une tendinite, bursite, puis ulcération |
| ⚠️ Risques en l’absence de traitement | Douleurs chroniques, boiterie et abandon des activités sportives progressivement |
| 🔍 Facteurs aggravants à surveiller | Chaussures rigides, pieds creux, sport intensif ou terrain rhumatismal |
| 💊 Efficacité du traitement médical | Guérison dans plus de 90 % des cas : repos, anti-inflammatoires, talonnettes, rééducation |
| 🏥 Chirurgie et récupération post-opératoire | Résection osseuse suivie de 6 semaines de décharge puis rééducation progressive |
| 🛡️ Prévenir les complications post-opératoires | Prendre 1 g de vitamine C par jour pendant 3 semaines pour réduire l’algodystrophie |
Symptômes de la maladie de Haglund et leur progression
La maladie de Haglund ne se manifeste pas toujours brutalement. Elle s’installe progressivement, avec des signes qui s’intensifient si rien n’est fait. Au départ, une proéminence postérieure du calcanéum apparaît, souvent associée à une douleur au contact du contrefort de la chaussure.
Avec le temps, cette irritation mécanique répétée entraîne le développement d’une tendinite d’Achille d’insertion, puis d’une bursite rétro-calcanéenne. Le tendon d’Achille, constamment sollicité, s’enflamme au point de contact avec la bosse osseuse. La rougeur et le gonflement du talon deviennent alors visibles, rendant le chaussage de plus en plus douloureux.
Des lésions cutanées peuvent ensuite apparaître à l’endroit de la friction. Dans les cas les plus avancés, une ulcération du talon peut se former. L’inflammation chronique du tendon d’Achille, si elle est négligée, peut aller jusqu’à sa rupture — une complication grave. Chez certains sportifs, une bursite rétro-calcanéenne non traitée aggrave encore davantage l’inflammation locale et accélère la dégradation tendineuse.
Il convient de noter que ces symptômes peuvent aussi être confondus avec d’autres pathologies du pied. Par exemple, une douleur au talon gauche peut avoir des origines multiples qui méritent un diagnostic précis avant d’entamer tout traitement.
Évolution de la maladie de Haglund sans prise en charge
Sans traitement, l’évolution de la maladie de Haglund est rarement favorable sur le long terme. Si une guérison spontanée reste théoriquement possible, elle demeure exceptionnelle. Les douleurs deviennent progressivement moins supportables et finissent par s’installer durablement.
Le tableau clinique évolue généralement selon les étapes suivantes :
- Douleurs intermittentes lors du port de chaussures fermées
- Gêne quotidienne persistante, même au repos
- Difficultés de chaussage devenant permanentes
- Abandon progressif des activités sportives
- Boiterie à la marche dans les stades avancés
La douleur chronique finit par perturber la marche et toutes les activités physiques. Certains patients ne parviennent plus à enfiler une chaussure classique. Plusieurs facteurs aggravent cette évolution : le port de chaussures rigides ou trop serrées, les pieds creux, une pratique sportive intensive ou encore un terrain rhumatismal comme la spondylarthrite ankylosante.
Une prédisposition génétique et héréditaire peut également influencer la progression de la maladie et sa résistance aux traitements. Des antécédents familiaux ont été observés dans la littérature médicale. Par ailleurs, la talalgie associée à Haglund peut être confondue avec une enthésite, ce qui retarde parfois le diagnostic.
Traitements médicaux et chirurgicaux : que faut-il attendre ?
Le traitement médical de la maladie de Haglund permet la guérison dans plus de 90 % des cas lorsqu’il est bien conduit. Il repose sur plusieurs axes complémentaires : repos, anti-inflammatoires en phase aiguë, adaptation du chaussage, port de talonnettes et rééducation fonctionnelle. D’un autre côté, même maintenu plusieurs mois, ce traitement vient parfois difficilement à bout des symptômes. Le repos seul ne suffit pas toujours à faire disparaître les douleurs durablement.
Pour les pathologies tendineuses associées, comme la fasciite plantaire, le temps de récupération peut également varier. Comprendre le temps de guérison réel d’une fasciite plantaire aide à mieux appréhender les délais nécessaires pour toute affection du pied.
En cas d’échec du traitement médical, la chirurgie est envisagée. L’intervention consiste en une résection de la proéminence osseuse. Voici les grandes étapes de l’évolution post-opératoire :
| Phase | Délai approximatif | Contenu |
|---|---|---|
| Mise en décharge | 6 semaines | Immobilisation de la cheville, repos strict |
| Rééducation | 2 à 3 mois | Kinésithérapie et auto-rééducation pour retrouver l’amplitude articulaire |
| Reprise du travail | 2 à 8 semaines | Variable selon le type de poste et l’acte réalisé |
| Reprise sportive | 1 à 3 mois | Selon l’acte chirurgical et la rééducation effectuée |
À six mois post-opératoires, l’évolution est largement satisfaisante : les douleurs disparaissent et la mobilité se restaure dans la majorité des cas. Pour limiter le risque d’algodystrophie — complication rare mais longue à traiter —, une supplémentation en vitamine C à un gramme par jour pendant trois semaines peut être prescrite. Elle réduit l’incidence de cette complication de 50 %.
Parmi les autres complications post-opératoires possibles, on relève : l’hématome, généralement résorbé spontanément, la phlébite nécessitant un traitement anticoagulant, l’infection (rare en chirurgie mini-invasive) ou encore l’irritation du nerf sural, qui peut provoquer des troubles passagers de la sensibilité du pied. Une lésion ou inflammation du tendon d’Achille au contact de la fraise chirurgicale peut aussi entraîner des douleurs persistant plusieurs mois. Enfin, une rupture tendineuse liée à une ostéotomie massive reste un risque à surveiller, bien que peu fréquent.